大手大脚竟是垂体瘤作祟!人体内的激素分泌“小能手”生了病,该怎么办?
发布时间:2025-03-03 17:54:41 | 阅读:次| 关键词:人体内的激素分泌的垂体瘤作祟
- [案例]儿童反复头痛、还可能智力下降!脑血管病-烟雾病的“无
- [案例]脑海绵状血管瘤急性出血期的抉择:「回家静养」还是「
- [案例]功能性垂体瘤—泌乳素瘤可以不手术吗?INC国际大咖施罗
- [案例]25岁瘫痪女孩手术全切脑干海绵状血管瘤案例
- [案例]良性脑瘤预后却“不良”?INC国际四大颅咽管瘤专家:如
- [案例]13岁女孩如何“斗赢”5cm巨大髓母细胞瘤?Rutka教授术后
总是头痛、看东西越来越模糊,甚至连眼睛的余光也消失了,到医院就诊却被确诊为垂体瘤……
感觉镜中的自己越来越丑,手脚也越来越大,连鞋子都买不到了,去医院检查才发现一切都是垂体瘤搞的鬼……
不同性别、年龄的他们不禁疑惑:垂体瘤究竟是什么病?自己怎么会被这种肿瘤给缠上了?又该怎么治疗?
Schroeder 教授:实际上,在治疗大多数垂体肿瘤时,手术是较为理想的选择。鉴于肿瘤通常体积较大,利用神经内镜进行辅助手术非常有帮助,它能够清晰地观察到肿瘤腔的每个角落,从而可以提高手术的彻底性。
当激素分泌“小能手”被肿瘤侵袭……
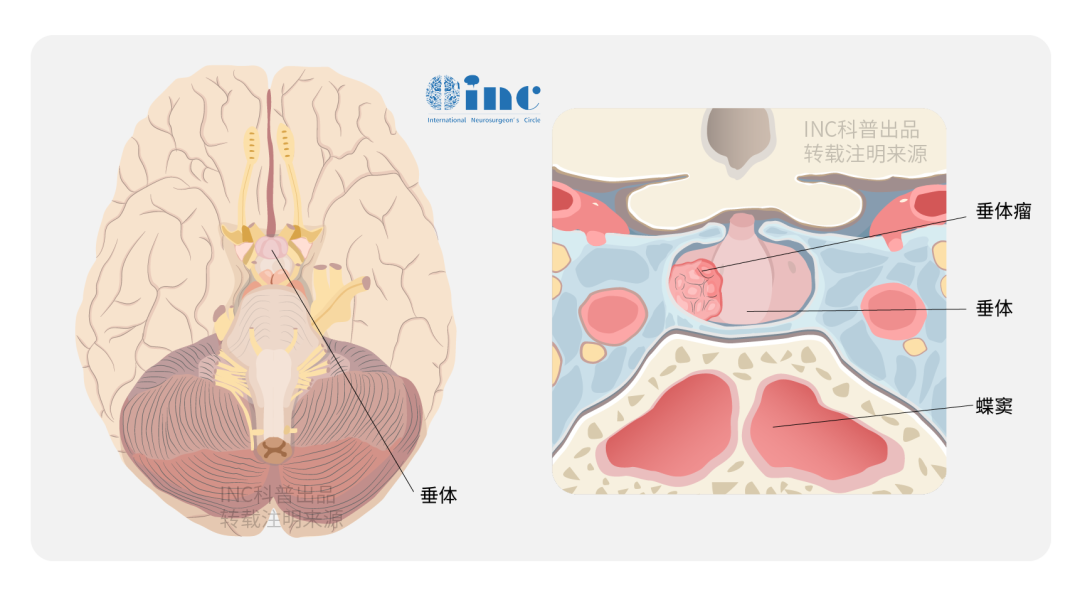
垂体瘤,顾名思义,是起源于垂体的肿瘤,多数为良性,发病率占颅内肿瘤的15%左右,以20-50岁多见。那么“垂体”究竟在我们脑袋的哪个位置,又担任着什么功能呢?用一个形象的比喻来说明,垂体就是位于我们大脑底部的一个激素分泌“小能手”。
尽管这位小能手的体型像一个椭圆形的球体,体重也只有0.5-0.6克,但它的功能却十分强大,可以分泌多种内分泌激素,如生长激素、促甲状腺激素、促肾上腺皮质激素、促性腺素、催产素、催乳素、黑色细胞刺激素等。它所产生的这些激素不但关乎我们身体的正常代谢、生长、发育和生殖,而且还会影响内分泌腺的活动,被称为人体“内分泌腺”之首。在40岁之后,随着垂体的逐渐萎缩,我们也会迅速衰老。
当有一天,这位兢兢业业的“小能手”不幸被肿瘤侵袭,我们正常的内分泌功能就会产生异常,不听使唤的各种激素一旦分泌过多,就会导致肢端肥大症、库欣病等;一旦分泌过少,又会带来一系列性功能障碍、内分泌失调等。
如此“难伺候”的肿瘤究竟是如何产生的?其实,关于垂体瘤的发病机制到目前并未完全明确,但存在两种较为普遍的说法,一种说法认为是由于局部垂体细胞功能亢进导致,被称为“垂体细胞自身缺陷学说”;另一种说法则认为下丘脑冲动诱发了垂体功能亢进,被称为“下丘脑调控失常学说”。

一篇发表于《The New England Journal of Medecine》的研究向我们展示了垂体内分泌性肿瘤的发病机制。研究认为分化的、激素表达的垂体细胞谱系可引起腺瘤的发生,常伴有自发的激素超量分泌。不同的症状则取决于细胞的起源。
比如,分泌促肾上腺皮质激素的细胞腺瘤将引起库欣病;
分泌生长激素的细胞腺瘤将引起肢端肥大症;
分泌泌乳素的细胞腺瘤将引起高泌乳素血症;
分泌促甲状腺素的细胞腺瘤将引起甲状腺机能亢进症……
当垂体瘤长至巨大,什么才是治疗“好方法”?

世界神经外科学院(WANS)前主席William T. Couldwell教授:巨大(最大直径≥ 4 cm)垂体瘤是复杂的肿瘤,需要手术切除以减压视神经、缓解占位效应并改善症状。缺乏手术的可及性、病变的横向范围以及对海绵窦的侵犯,都向围手术期管理提出了重大的挑战。
巨大垂体腺瘤定义为在任何方向上最大直径≥4 cm,或肿瘤体积≥10cm³的肿瘤。Jefferson于20世纪40年代首次报道了鞍上扩展非常大的垂体瘤患者术后的死亡率为35%。巨大垂体瘤常见的症状包括视觉障碍、内分泌功能障碍和由质量效应引起的神经压迫综合征。
目前巨大垂体瘤的主要治疗方式为手术,目的在于最大程度切除肿瘤、改善神经功能障碍以及保留正常垂体功能。INC国际显微外科手术大师 Couldwell 教授认为,巨大垂体腺瘤术前根据影像学及临床表现,个体化选择合适的入路,是成功切除肿瘤的关键。经蝶入路、经颅入路和联合入路是切除肿瘤的可行方法。
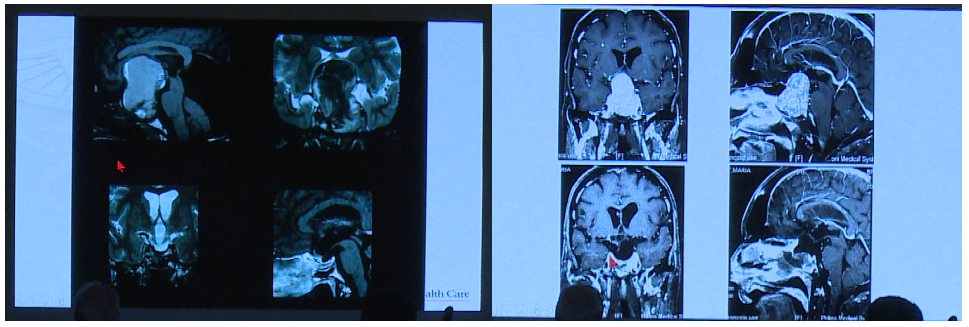
Couldwell教授展示的部分巨大垂体瘤
然而,巨大垂体瘤可能会因体积大而侵入或紧密贴附在脑部的大血管(如颈内动脉)和重要神经结构(如视神经、视交叉等)上,且通常有较厚的包膜,可能与周围组织紧密粘连,同时常常伴随对视交叉的压迫等,导致手术切除往往存在较大风险,特别是肿瘤位于视交叉或其附近时,如何避免视神经损伤是一个很大的挑战,这也十分考验主刀医生的经验和技术。
传统的经鼻内镜手术(经蝶窦入路)是目前较常用的方式,但对于特别大的垂体瘤,肿瘤位置和大小可能使得通过鼻腔进入的难度增大,视野有限,操作空间狭窄。在一些情况下,可能需要考虑开颅手术(经颅入路)来切除肿瘤,这通常更具挑战性,风险也更大。
Couldwell 教授在对比了几种手术入路的优劣势后表示,切除巨大垂体肿瘤的手术目标应包括尝试切除大部分肿瘤组织,通过沿肿瘤主轴定制手术入路,尽量将残余肿瘤卒中的风险降低。经蝶窦和多次经颅技术的经验是必要的,以尽量减少并发症和改善结果。
一项研究对250名患者进行了273次手术,数据显示,74%的患者达到了接近总切除率(>90%),视力提高53%,死亡率为4.4%。

对于垂体瘤的手术指征,另一位INC国际颅底手术大咖Sebastien Froelich 教授是这样建议的:当垂体瘤出现了一些肢端肥大、视力改变、头痛头晕、库欣综合征(满月脸、水牛背、皮肤菲薄等)、停经、泌乳等症状,并颅脑影像学检查明确有垂体瘤的,手术治疗十分必要,这能帮助缓解临床症状,纠正内分泌功能紊乱,保留正常垂体功能。
而对于>3cm的垂体瘤就要根据肿瘤的生长方向、肿瘤质地、与周围组织血管的关系等因素来判断肿瘤是否可以全切除。大的垂体瘤,有部分可以一次性切除,部分需要两次手术,或经鼻蝶入路手术联合开颅手术切除肿瘤。
巨大垂体瘤案例分享
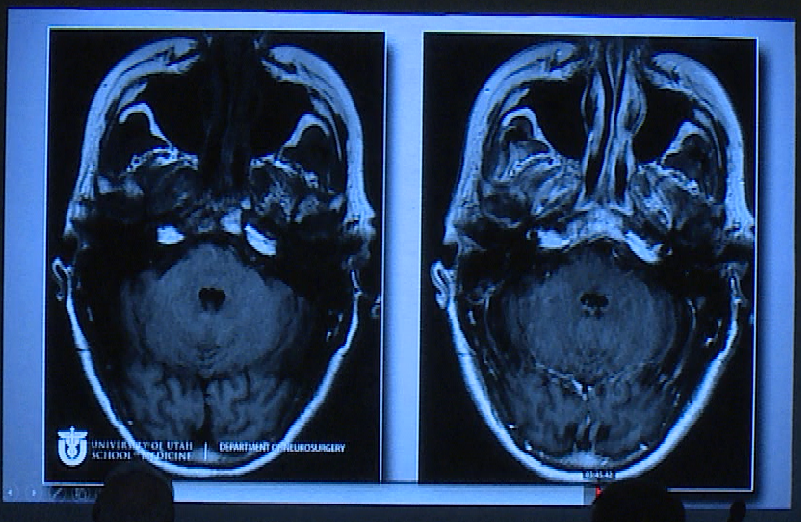
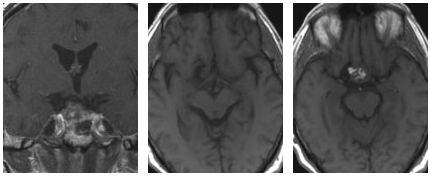
01病情回顾:62岁女性,35年前有垂体大腺瘤复发史,随后接受放射治疗,复发性肿瘤引起侧性眼球麻痹,导致了进行性复视。
术者:William T. Couldwell教授
术后情况:影像显示肿瘤切除干净。
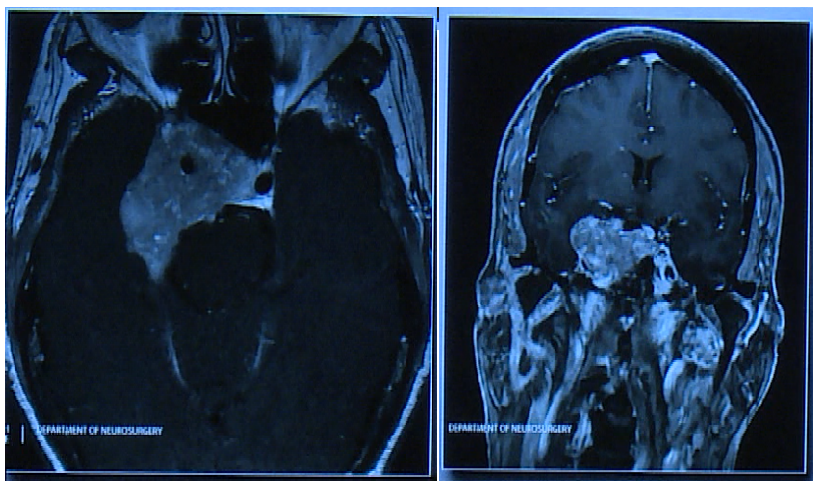
02病情回顾:患者存在一个大型垂体肿瘤,该肿瘤向上生长并紧密靠近垂体区域(位于鞍上和鞍旁),侵犯海绵窦。这种生长特性要求医生在制定治疗计划时必须格外小心,以确保既能有效处理肿瘤,又能最大限度地保护垂体的正常功能。
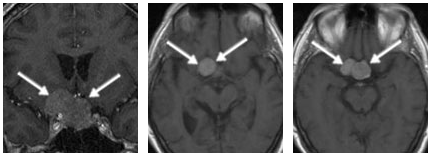
术者:Henry W.S. Schroeder教授
术后情况:采用神经内镜辅助的显微外科手术,MRI结果显示,该患者的肿瘤已完全切除,随后,施罗德教授依据肿瘤的尺寸,利用从患者腹部提取的脂肪组织进行封闭处理,此举有效预防了脑脊液漏的发生。他的手术技术避免了使用填塞物来封闭鼻腔,确保了患者鼻呼吸的畅通无阻。
INC国际垂体瘤手术专家
美国 William T. Couldwell 教授

擅长领域:涵盖脑膜瘤、脑胶质瘤、脑动脉瘤、颅底手术、中风、创伤性脑损伤、头部创伤和神经重症护理等方面。尤其擅长脑膜瘤等脑部、颅底、神经肿瘤、垂体肿瘤、癫痫和脑血管神经外科等的外科治疗。
德国Henry W.S.Schroeder 教授

擅长领域:教授是世界神经内镜手术的精尖大咖,他拥有20余年的神经外科疾病诊疗经验,擅长领域包括内镜神经外科(脑积水、囊肿、脑室内病变);内镜颅底手术(脑膜瘤、前庭神经鞘瘤、表皮样囊肿);鼻内镜颅底手术(垂体瘤);微创神经导航脑颅内手术;周围神经手术;癫痫手术等,尤其擅长神经内镜下单鼻孔垂体瘤的微创手术治疗。经其神经内镜手术治疗的垂体瘤、脑膜瘤案例切除率高、治愈率高、复发率低。
法国Sebastien Froelich 教授

擅长领域:对于脊索瘤、脑膜瘤、垂体瘤、颅咽管瘤等都有大量的临床治疗经验,提出了克服脊索瘤的颅底基础方法、鼻内镜和下鼻甲联合皮瓣修复扩大鼻内入路后大面积颅底缺损的手术方法。Sebastien Froelich教授尤其擅长神经内镜鼻内入路的颅底肿瘤切除,针对垂体瘤、脊索瘤、复杂脑肿瘤等采取神经内镜下颅内高难度位置的微创手术。其知名的内镜手术“筷子”操作方式不止提高了肿瘤的切除率,更是使肿瘤患者获得更好的预后效果。
参考资料:Melmed S. Pituitary-Tumor Endocrinopathies. N Engl J Med. 2020 Mar 5;382(10):937-950.

- 所属栏目:垂体瘤
- 如想转载“大手大脚竟是垂体瘤作祟!人体内的激素分泌“小能手”生了病,该怎么办?”请务必注明来源和链接。
- 网址:https://www.incsg.com/huanzhegushi/chuitiliu/5032.html
- 更新时间:2025-03-03 17:39:02







