神外科普:儿童低级别胶质瘤切多切少都一样?
发布时间:2023-01-31 21:03:55 | 阅读:次| 关键词:
- [案例]视路胶质瘤治疗陷困局:近失明患者该如何突破“切不净
- [案例]6岁男孩车祸“撞出”脑肿瘤,为何“因祸得福”?
- [案例]北美可能再也没有比SickKids更好的儿童医院了
- [案例]脑海绵状血管瘤“吃透”的中脑,脑干出血急送ICU的她如
- [案例]国际颅底教授“零并发症”全切较大颅咽管瘤,35岁精英重
- [案例]“虽小,却危及性命” 脑干海绵状血管瘤出血成功手术重
小儿低级别胶质瘤(pLGG)是儿童时期较常见的神经中枢系统肿瘤,占儿童和青少年原发性脑肿瘤的30-50%。尽管手术后大部分都可以被治愈,但是存活的儿童很容易因疾病或治疗后的毒性导致功能、神经和内分泌等并发症。治疗策略主
本文有1936个文字,大小约为9KB,预计阅读时间5分钟
小儿低级别胶质瘤(pLGG)是儿童时期较常见的神经中枢系统肿瘤,占儿童和青少年原发性脑肿瘤的30-50%。尽管手术后大部分都可以被治愈,但是存活的儿童很容易因疾病或治疗后的毒性导致功能、神经和内分泌等并发症。治疗策略主要是较大限度的控制肿瘤,同时减少不可逆的功能损伤。
与成人低级别胶质瘤相比,儿童低级别胶质瘤在残余肿瘤的进展或衰老方面表现出多样性和不可评估性,因为在研究中发现,不能完全切除的5年PFS为45%-65%。尽管大多数儿童低级别胶质瘤生长缓慢或者自行消退,但是也有晚期进展的患者,这部分患者很少发生恶化。
在过去十年中对分子图谱的研究,逐渐确定了儿童低级别胶质瘤中的RAS/MAPK信号通路的遗传改变,因此大多数儿童低级别胶质瘤都有BRAF的改变。较常见的BRAF-KIAA1549融合有着较好的生存期,但携带BRAFv600e突变的FPS较差。具有BRAF改变的毛细胞星形细胞瘤的体外研究显示,在生长初期有衰老的趋势,这表明BRAF改变的低级别胶质瘤生长速度会慢慢变缓,这种现象的原因不明。
本研究中分析了儿童低级别胶质瘤的肿瘤生长速度(TGV),以研究切除范围、肿瘤位置和较常见的BRAF改变对未全切肿瘤生长的影响。使用残留肿瘤体积法计算肿瘤生长速度,以回顾性方法比较手术切除前后,连续MRI检查中的肿瘤动力学,旨在确定以评估次全切后的进展或衰老情况。
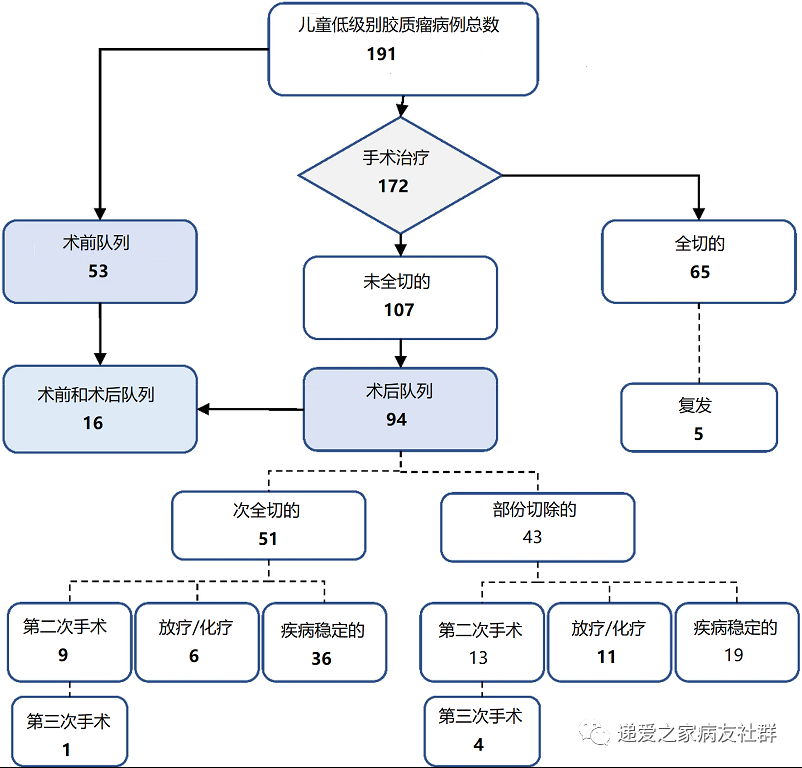
2006年-2020年间,在蒂宾根儿童大学医院收集了191例,年龄<18岁,根据2020年WHO分类组织学为Ⅰ或Ⅱ级的低级别胶质瘤。毛细胞星形细胞瘤Ⅰ级137例、神经节细胞胶质瘤Ⅰ级36例、星形细胞瘤Ⅱ级14例、少突胶质细胞瘤Ⅱ级1例、多形性黄色星形细胞瘤Ⅰ级1例、混合神经元肿瘤Ⅰ级1例和室管膜下巨细胞星形细胞瘤Ⅰ级1例。肿瘤部位包括后颅窝80例、幕上中线和视神经55例、大脑半球46例、脊髓8例和侧脑室2例。172例患者(90.1%)接受了手术治疗。65例(38%)达到全切,其中5例(7.7%)在随访中出现复发。107例患者(62%)IR,IR定义为神经放射学报告描述的可见肿瘤残留。
94例有肿瘤残留的患者可以纳入队列,53例患者符合术前队列的标准。术前和术后队列的平均随访时间分别为40.2±36.1和60.1±42.3个月。
在术后队列中,51例患者(54%)符合次全切除的定义(初始肿瘤体积切除>90%,STR)。43例患者(46%)部分切除(肿瘤体积切除<90%)。在30例(65%)位于后颅窝,16例(76%)位于大脑半球和5例(29%)幕上中线胶质瘤,STR。
55例(59%)患者在IR后没有发现肿瘤生长,包括36例(71%)次全切的患者和19例(44%)部分切除的患者。
在术后队列中,在平均随访25±17个月内,22例IR后的患者在残余肿瘤明显生长后进行了二次手术。由于进展后不能手术的20例患者,在IR后接受了除手术以外的治疗。5例患者又在21±10个月后进行了三次干预。案例分布如图所示。

手术前后肿瘤生长速度的比较
术前和术后肿瘤生长速度(TGV)的比较显示,平均术前生长速度为0.264cm³/月(n=53),而一次IR的术后TGV为0.085cm³/月(n=85)。从队列中排除46例没有可测量残余肿瘤的患者后,一开始次全切的术后TGV为0.112 cm³/月(n=39)。二次和三次次全切的术后TGV的平均值为0.024 cm³/月(n=22)和-0.016cm³/月(n=5)。三次次全切后的5例中,有3例肿瘤自行消退,导致平均TGV为负值。
为了仅研究手术对术后TGV的影响,对于全部做过辅助治疗(化疗、放疗或靶向治疗)的后续分析,进一步将患者从两个队列中排除。术前和术后肿瘤生长率的比较显示平均术前TGV为0.195 cm³/月(n=39)。在一开始手术后TGV平均为0.038cm³/月(n=74),在二次手术后平均为-0.007cm³/月(n=15)。
对于仅手术治疗的12例患者,次全切之前和之后的观察至少为6个月。次全切前后比较,肿瘤生长率平均下降84.7%,有1例在术后TGV增加。
切除范围对术后肿瘤生长速度(TGV)的影响
切除范围根据术前和术后的连续MRI中的肿瘤负荷进行衡量,切除范围和术后生长率之间存在较小的相关性。
在术后队列中,部分切除的LGG的平均TGV为0.113cm³/月(n=39),而次全切(STR)的平均术后TGV为0.047cm³/月(n=46)。
对于手术后未接受任何治疗的16例患者中,随访时间>6个月。次全切的切除范围和肿瘤生长速度下降有相关性。
残余肿瘤的体积对术后肿瘤生长速度(TGV)有影响。
后颅窝和大脑半球位置的肿瘤,不完全切除的可以降低术后肿瘤的生长速度。而位于幕上中线的胶质瘤IR后对TGV影响较小。
BRAF v600e突变和BRAF-KIAA1549融合对手术前后肿瘤生长速度的影响
在术后的队列中,55例进行了BRAF突变的检测,有12例检测阳性。在手术前队列中,BRAF v600e突变的平均TGV为0.305cm³/月(n=8),而BRAF野生型的平均TGV为0.082cm³/月(n=10)。在术后队列中,BRAF v600e突变型的平均TGV为0.123cm³/月(n=12),而BRAF野生型的平均TGV降低,为0.016cm³。
BRAF-KIAA1549(B-K)融合仅在毛细胞星形细胞瘤和组织学上分类为弥漫星形细胞瘤的肿瘤中检测到。在毛细胞型星形细胞瘤病例中,B-K融合在37/49例(75%)中检测到,在中线胶质瘤中的频率较高(11/11,全切)。
B-K融合阴性和BK融合阳性肿瘤的平均术前TGV分别为0.23cm³/月(n=10)和0.27cm³/月(n=3)。术后B-K融合阴性肿瘤的平均TGV为0.16cm³/月(n=16),而B-K融合阳性肿瘤的平均TGV为0.09cm³/月(n=33)。
讨论
对手术前和手术后TGV的比较分析显示,手术干预后肿瘤生长速度下降,因为这种效应在二次和三次IR后仍有连续性。正如这些数据所示,切除范围和残余肿瘤体积似乎对术后TGV有影响。
对次全切和部分切除的患者进一步分析显示。切除肿瘤体积>90%的,平均肿瘤生长率明显低于切除肿瘤体积<90%的患者。值得注意的是,39例次全切的与19例部分切除的患者,在观察期内没有发现肿瘤进展,因为没有症状也没有进行后续治疗,这部分患者和全切的患者一样疾病稳定。术后有残留患者,在放射学上可检测到肿瘤生长速度变缓。ROC分析确定残余肿瘤体积>2.03cm³的是进展的因素。
大脑半球和后颅窝的切除率更高,所以术后残余的肿瘤更容易生长变缓。幕上中线位置的切除率更低,所以残余肿瘤生长变缓率较低。这些数据和以往的数据相似,这也进一步证明了大脑半球的和后颅窝的肿瘤PFS更高。
导致残余肿瘤生长的机制尚不清楚。Buhl等人证明了通过用rIL1B刺激毛细胞性星形细胞瘤,可以让其降低生长速度,而用地塞米松抗炎治疗会诱导衰老细胞的再生,并控制衰老相关的分泌(SASP)。手术可能会导致周围组织的炎性改变,所以肉眼全切后的治愈率较高,这可能是较小残留肿瘤周围的细胞因子和炎性改变导致的结果。因此需要进一步研究pLGG术后衰老的分子机制。
BRAF v600e突变型的低级别胶质瘤和BRAF野生型的相比,突变型的术后肿瘤生长率明显较高,这表明不能全切的BRAF v600e突变的低级别胶质瘤是一种高危亚型,与以前发表的临床数据一致。
对BRAF-KIAA1549(B-K)融合阳性和阴性的相比,术前和术后肿瘤生长率没有明显差异。B-K融合仅在毛细胞性星形细胞瘤和弥漫性星形细胞瘤中检测到,与之前发表的数据一致。值得注意的是,B-K融合在幕上中线胶质瘤中出现的频率较高,几乎接近全切,与之前的数据一致。
在术后MRI扫描中,残余肿瘤负荷与手术改变导致的异常信号区分困难,特别是那些潜在的细小残留。为了解决这种潜在的偏差,使用术后3个月的MRI来作为参考标准,而不是术后72小时的MRI,以便更好地区分残余肿瘤负荷和术后改变导致的异常强化。

- 所属栏目:胶质瘤
- 如想转载“神外科普:儿童低级别胶质瘤切多切少都一样?”请务必注明来源和链接。
- 网址:https://www.incsg.com/jiaozhiliu/2515.html
- 更新时间:2023-01-31 21:00:52







