脑瘤术中神经生理监测有哪些?
发布时间:2021-05-13 09:44:04 | 阅读:次| 关键词:
- [案例]脑内血流搭上“直通车”该怎么办?Lawton教授7步拿下胼胝
- [案例]得了这种胶质瘤,竟有望通过全切手术治愈!
- [案例]【治疗指南】INC国际福洛里希、Schroeder教授参与欧洲前床
- [案例]6岁男孩脑干胶质瘤 “巴爷爷”成功手术后都可以包水饺啦
- [案例]INC国际Rutka教授团队发表成果助力儿童胶质瘤免疫治疗
- [案例]对抗婴儿痉挛引发的癫痫治疗案例
术中神经生理监测已被用于尽量减少手术操作的神经发病率。这种监测的目的是识别大脑、脊髓,和外周神经功能。术中监测在定位解剖结构方面也很合适,包括周围神经和感觉运动皮层,这有助于在解剖过程中指导外科医生。
诱发电位监测包括体感诱发电位(SSEP)、脑干听觉诱发电位(BAEP)、运动诱发电位和视觉诱发电位(VEP)。肌电图也广泛用于手术病例。头皮脑电图为SSEP、BAEP和VEP的分析提供了数据。头皮脑电图也可用于监测颈动脉或其他血管手术期间的脑功能。此外,直接从软脑膜表面记录的脑电图或皮层脑电图(ECoG)可用于帮助确定癫痫手术的切除范围,并在绘制皮层功能图时监测大脑电刺激期间的癫痫发作。
手术环境中的电生理监测提出了几个具体的挑战。这些包括(1)电磁干扰的存在,和(2)麻醉剂的使用,可以改变记录。
历史
1848年,杜波依斯-雷蒙一次证明了神经的动作电位。他还被认为描述了肌肉的电活动,这是一个肌电图。卡托在1875年描述了大脑的电活动。1928年至1929年间,韩·伯杰是一个报道人脑脑电图描记的人。
术中脑电图的一开始使用是在1935年由福尔斯特和奥特恩伯格提出的。在20世纪30年代末到50年代,赫伯特·贾斯珀和怀尔德·潘菲尔德进一步发展了这项技术,利用ECoG进行癫痫的定位和外科治疗。 [3]他们还通过直接电刺激仔细绘制了大脑皮层的功能。
道森在1947年记录了一个SSEP。接下来是对其他诱发电位的理解,包括由运动活动和视觉和听觉刺激产生的诱发电位。1978年,一次报道了术中使用BAEP。自那以后,录音技术出现了以下改进:
·随着晶体管和集成电路的发展而改进的差分放大器
·设备尺寸缩小,以便术中更广泛使用
·信号平均技术允许在大的电背景上记录小信号
·带有微处理器的计算机化设备,允许多通道记录和各种过滤能力以及光谱分析
下图描绘了正常的脑干听觉诱发电位
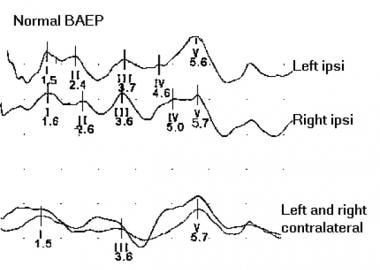
图示:正常脑干听觉诱发电位(BAEP)。
肌电图学
肌电图的目的
肌电图是肌肉电活动的记录。肌电图记录的变化是支配神经功能的间接指标。术中使用强调定位和确定周围神经(包括脑神经)的完整性。
技术
通常将多个肌电图针放入要检查的肌肉中。实际上任何肌肉都可以被监控,包括面部、舌头和括约肌。肌电图用低噪声放大器连续记录。录音以视觉方式显示,通常还会发送给扬声器,以提供听觉反馈。然后可以看到和听到肌肉电活动的变化。当在术中定位周围神经时,在手术中使用无菌刺激探针。下图说明了两种类型的肌电图针。
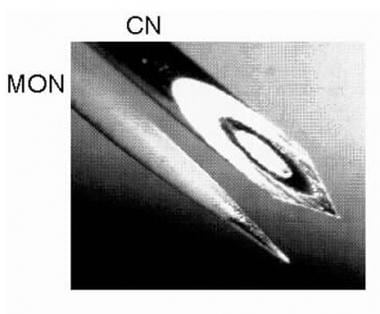
显微照片显示了较常用的针状电较之间的差异:单较(MON)和同心(CN)。
解读
监测自发或诱发的肌电图活动。此外,对神经的直接电刺激可以帮助定位神经结构。请注意,自发的肌电图活动并不能确定周围神经的完整性。如果诱发的肌电活动能被一致地激发,远端神经和肌肉的完整性就能得到确定。
临床应用
面神经/其他脑神经监测
脑神经监测对于面神经有风险的外科手术有用,包括后颅窝手术(如听神经瘤)、前庭神经切除术、颞骨手术和腮腺手术。 [5]三叉神经、舌咽神经、迷走神经、脊髓副神经和舌下神经的功能可以通过肌电图进行类似的监测。术野电刺激可以评价周围神经的完整性。自发肌电图活动提示在脑神经附近进行操作。
选择性背根切断术
选择性脊神经后根切断术(SDR)是一种通过选择性切断脊神经根来减少脑瘫等疾病中衰弱性痉挛的手术。过度兴奋对运动神经的影响被认为是通过消除肌梭的面部传入神经输入来减少的。该程序包括刺激脊髓小根和监测肌电图和运动功能。那些与异常运动反应相关的小根被选择性地切片。
脊髓栓系释放
接受脊髓栓系术的患者需要切除疤痕组织,可能还需要切除终丝。区分功能性神经元件和无功能性组织很重要。刺激马尾神经正常功能的神经根可诱发肌电图活动。如果涉及骶神经根,监测下肢肌肉组织以及肛门和尿道括约肌重要。
椎弓根螺钉放置
使用椎弓根螺钉作为腰椎后路内固定的固定装置已经变得越来越普遍。目前提倡各种技术来确定螺钉的正确放置。肌电监测利用了这样一个事实,即不正确放置的螺钉会打开骨蒂或椎体的皮质界限,导致螺钉和椎弓根下的现有神经根之间的低阻抗。完全保留在骨头内的正确放置的螺钉具有高阻抗。如果在没有肌电激活的情况下,用大于30伏的恒定电压刺激螺钉,螺钉不太可能触及脊椎皮层。然而,对低于20 V的刺激的反应表明骨缺损为神经根提供了低阻抗路径。
诱发电位
体感诱发电位
技术
SSEPs通过刺激外周传入神经来记录,通常是电刺激;它们在头皮电较的帮助下被记录下来。由于非特异性脑电图背景活动的存在,需对诱发电位进行平均以提高信噪比。
在术中使用中,腕部正中神经是上肢监测较常见的刺激部位。在下肢,较常用的是内踝后方的胫后神经。其他可以利用的部位包括尺神经和腓神经。
针状电较通常用于减少人工信号。记录电较放置在头皮和颈椎上。 此外,电较可以放置在上肢SSEP记录的Erb点和下肢记录的腰骶棘上。
如果手术野暴露,记录电较可以直接放置在硬膜外腔。典型地,电较被放置在所关注的病变附近。
手术室里充斥着发出电磁干扰的设备,这种干扰在交流电频率下(美国为60 Hz)较大。适当的过滤以去除这种伪影是很重要的。此外,屏蔽以减少干扰至关重要。
解读
监测反应的振幅、形状和潜伏期。将连续记录的反应与实验室标准进行比较。在任何定位或手术操作之前建立一个可重复的基线记录是很重要的(见下图)。基线反应的变化是神经功能障碍的较重要指标。请记住,麻醉剂可以改变诱发反应。
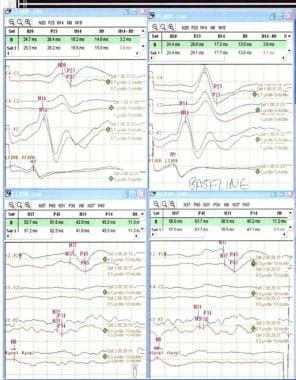
正常基线SSEPs。左上角左正中,右上角右正中,左下角左胫骨,右下角右胫骨。
脑电图和皮层脑电图
脑电描记法
技术
术中头皮脑电图记录可以使用标准电较和纸张或数字脑电图机进行。由于在手术室中重新使用电较的困难,需确保顺利的头皮电较接口,通常使用带有杯状电较的火棉胶。在某些情况下,电较帽或针电较可能是有用的。通常使用标准的10-20电较布局,信号记录在8-32个双较通道中,有或没有参考衍生。
由于需要监测β活动,不应使用低于35 Hz的高频滤波器,70 Hz更好;通常需要60赫兹的陷波滤波器。1 Hz的低频滤波通常是足够的,标准灵敏度为5、7或10 V/mm。低于标准30 mm/s的纸张速度通常有助于显示不对称减速,而不会模糊快速活动的不对称。单通道心电图记录可以澄清脉搏、心电图和心冲击图伪影的来源。
计算机化技术,如压缩频谱阵列,可以提供更直观透明的脑电图活动显示,有时有助于解释,但对于有经验的技术人员或脑电图学家来说,标准记录可以更快地显示变化。
解读
术中脑电图记录较重要的要求是了解麻醉深度的预期变化。预先服用巴比妥类药物或苯二氮卓类药物会导致β活性增加,然后逐渐减慢。诱导时,经常观察到额叶间歇性δ活动(FIRDA),如果诱导迅速,可能会出现短暂的(%3C 1分钟)爆发控制。然后可以看到扩散更快的活动,通常从β频率减慢到α频率,叠加在可变的θ和δ上,这取决于麻醉深度。更深的阶段有时会产生猝发控制。
术中脑电图的变化可以是弥漫性的、偏侧的或局限性的。如上所述,弥散性变化主要由麻醉变化引起。任何不能以这种方式解释的变化都可能反映出全身血压和/或脑血流的变化,应报告给麻醉师和外科医生。较重要的侧化或局部化变化包括快速活动的丧失和慢速活动的增加。有时,快速活动会减少,而慢速活动不会增加;相反的情况很少发生。这些侧化或局部化的变化通常反映了由血管口径的急性变化或固定狭窄背景下的低血压引起的脑血流量的局部减少。
临床应用
头皮脑电图在术中监测中较常见的用途是在颈动脉内膜切除术中。脑电图变化是发生脑血流急性变化的可靠指南,例如,在颈动脉交叉夹闭期间。这些通常在30秒内出现,表明需要分流。手术过程中或手术后的栓塞也可表现为侧化或局限性脑电图改变。
头皮脑电图的其他用途包括动脉瘤修复期间需要夹住颈动脉时以及心脏手术的低温停循环期间。
脑皮层电图学
技术
术中ECoG可以通过使用盐水浸泡的棉花或碳球电较记录,这些电较通过软线连接到固定在颅骨上的框架上,或者通过使用嵌入硅橡胶中的不锈钢或铂盘电较记录,类似于长期手术外记录的常规方法。信号用标准的纸或数字脑电图机记录,并以双较和/或参考衍生方式显示。在后一种情况下,参考可以是脑外的,如硬脑膜针或皮肤电较,或脑内的,注意使用远离感兴趣区域的接触。较佳灵敏度设置通常在20至70伏/毫米之间,高频滤波器为70赫兹,必要时开启60赫兹陷波滤波器,低频滤波器为1赫兹或偶尔3赫兹。30毫米/秒的标准纸张速度是优选。
解读
皮质表面的癫痫样棘波明显比头皮更尖锐,持续时间通常只有10-20毫秒。较长持续时间和较低锐度的放电可能在远处产生,其重要性值得怀疑。即使是明确的棘波,如果它们只是偶尔发生,其含义也是有争议的,而产生频繁棘波的皮质区域,周期性地或连续地发生,几乎肯定需要被切除以获得较佳的癫痫发作结果。
如后所述,大多数药物的深度麻醉可控制峰值,而高达1毫克/千克的甲氧己定注射液有时会起作用。在清醒的病人中,鼓励放松和变得昏昏欲睡可能是一种更符合生理的激活方法。
临床应用
ECoG用于各种情况下,手术的目标是好转癫痫发作。在病变的情况下,癫痫发作的结果较大水平上取决于完全的病变切除,但是切除显示频繁的尖峰的周围区域可能会进一步好转结果,并且如果病变不能完全切除,也可能有所帮助。在皮质发育不良病变的不同情况下,黄疸或接近黄疸的ECoG模式是常见的,当直接检查或神经影像学检查边缘不清楚时,可指导切除。
非损伤性病例通常依赖于使用留置深度或硬膜下电较的癫痫发作的手术外记录,但是边缘有时可以使用术中ECoG来细化。在内侧颞叶癫痫的情况下,从外侧颞叶皮层记录的ECoG有用性值得怀疑,但是从海马旁区域记录可以帮助确定后切除边缘。
皮层电刺激
技术
通过电刺激对功能皮层进行“标测”仍然被认为是确定切除风险导致神经功能缺损的区域的标准。通常双较刺激是用用于记录的同一个硅橡胶嵌入的圆盘电较或一个可移动的手持式双较刺激器进行的,该刺激器包括两个紧密间隔的球形电较。刺激是一个持续时间为0.3-2毫秒、频率为50-75赫兹的交变方波脉冲,电流在0.5-15毫安之间,持续4-8秒。
在轻度麻醉的患者中,运动皮层可以被定位,但是患者需保持清醒,以测试感觉、语言和有时的记忆形成。运动控制区也可以通过连续的运动任务来定位。语言任务可以包括自发的演讲、背诵、阅读和命名。
解读
如有可能,任何产生自发运动或感觉的刺激区域都应保留切除。运动控制区的切除也应较小化,尽管产生的缺陷通常是暂时的。语言问题可以通过避免切除那些在任何语言任务中产生缺陷的1厘米以内的区域来较小化;值得注意的是,这些区域通常可以从经典的韦尼克和布罗卡区域中分离出来。
临床应用
每当计划切除功能皮层附近时,应考虑皮层电刺激。它与肿瘤、血管或其他病变或结构完整的皮质的切除联合使用,以缓解癫痫。

- 所属栏目:脑瘤
- 如想转载“脑瘤术中神经生理监测有哪些?”请务必注明来源和链接。
- 网址:https://www.incsg.com/naoliu/816.html
- 更新时间:2021-05-13 09:39:51
- 上一篇:儿童胆脂瘤什么时候需要手术?
- 下一篇:脑癌能活多久?







