恶性外周神经鞘瘤是怎么回事?是癌症吗?
发布时间:2022-05-26 11:51:16 | 阅读:次| 关键词:外周神经鞘瘤
- [案例]功能性垂体瘤—泌乳素瘤可以不手术吗?INC国际大咖施罗
- [案例]脑海绵状血管瘤急性出血期的抉择:「回家静养」还是「
- [案例]13岁女孩如何“斗赢”5cm巨大髓母细胞瘤?Rutka教授术后
- [案例]良性脑瘤预后却“不良”?INC国际四大颅咽管瘤专家:如
- [案例]25岁瘫痪女孩手术全切脑干海绵状血管瘤案例
- [案例]儿童反复头痛、还可能智力下降!脑血管病-烟雾病的“无
恶性外周神经鞘瘤从低级别到高级别差异很大,高级别MPNST多数以高细胞密度、分裂活性高以及坏死为特征。组织学分级和生存情况之间没有明确的关联,但是高Ki-67指数( > 25%)与低生存率相关
本文有1208个文字,大小约为6KB,预计阅读时间4分钟
恶性外周神经鞘瘤(Malignanl peripheral nerve sheath tumuor,MPNST)不属于癌症,起源于外周神经或神经外软组织,具有神经鞘分化的恶性肿瘤,不包括起源于神经外膜或外周神经血管系统的肿瘤。大约50%的病例与神经纤维瘤病1型(NF1)有关。恶性外周神经鞘瘤(MPNST)组织学相当于WHO lI 、Ⅲ或Ⅳ级,与肉瘤分级类似。
恶性外周神经鞘瘤的临床表现
大中型神经比小神经易受累及,较好发的部位是臀部、大腿、臂丛、上肢,脊柱旁。坐骨神经较常受累,颅神经少见,颅内好发部位是三叉神经和听神经。颅神经 MPNST少见,源于神经鞘瘤和神经束膜瘤。脑实质原发性的MPNST很罕。大约50%的恶性周围神经鞘瘤发生于神经纤维瘤病1型,另有10%发生在放疗照射部位。四肢肿瘤表现为逐渐增大的肿物,伴或不伴神经系统症状,脊髓肿瘤常引起神经根性疼痛。
MPNST的大体表现可以有很大的不同。由于大部分来源于神经纤维瘤,有些病例呈局灶转化,这个过程可以在大体检查中得以表现。相反,大的、典型的高级别肿瘤无论源于神经还是与神经无关均可以形成梭形、膨胀性的块状的或球形的软组织肿瘤,无包膜,向周围组织浸润。大部分肿瘤>5cm,> 10cm直径的肿瘤常见,假包膜其实是肿瘤周围受浸润和挤压的软组织。假包膜的密度可以从质实到质硬,切面奶油或灰色,伴有灶性坏死和出血,有时范围可较广。脑和脊髓硬膜内MPNST均可以侵犯实质。原发于脑或脊以及骨的 MPNST很少见,MPNST转移到CNS也很少见。
恶性外周神经鞘瘤组织病理学
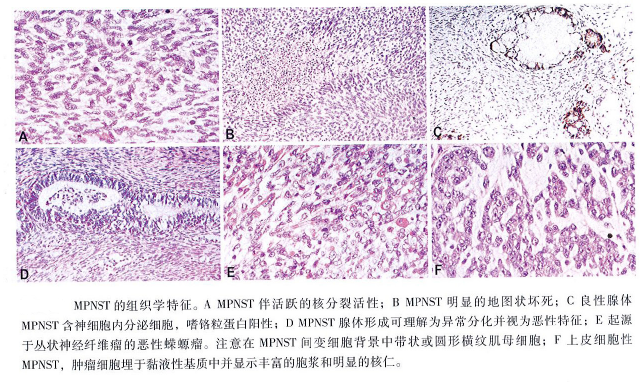
MPNST组织学表现差别很大。肿瘤常表现出鱼刺状(纤维肉瘤)或交错丛生的细胞生长类型。密集的梭形细胞具有含量不等的嗜酸性胞浆。细胞核细长、波浪形,与平滑肌细胞相比,两端较细。大部分肿瘤弥漫生长,也可见疏松和细胞致密区。MPNST在神经束内生长,但是常常穿过神经束膜和神经外膜侵入临近软组织。肿瘤侵袭软组织形成不同厚度的假包膜,反应性纤维组织也可以见到。
3/4的肿瘤有地图样坏死和丰富的核分裂象,每一个高倍视野至少有4个分裂象。WHO Ⅲ级和Ⅳ级的差别在于坏死的出现。对于分级较低的肿瘤(WHO Ⅱ级),MPNST易与细胞型神经纤维瘤相混淆,它们的区别在于细胞较性和核的大小(MPNST的细胞核是神经纤维瘤细胞的3倍以上)以及染色质加深。分裂象常常会增加,但这一点不是诊断所需的。也可以看见异常的生长方式,包括血管周细胞瘤样区域或是细胞核栅栏状结构。
很少见到MPNST表现出组织学或超微结构上神经束膜的分化特征。用组织学标准,不易鉴别MPNST和高级别肉瘤;因此,诊断较终主要通过免疫组织化学和超微结构的特征来确定组织来源(神经纤维瘤还是外周神经)。大约15%肿瘤内出现其他少见的组织形态,如上皮样或向其他方向分化。很少有MPNST来源神经鞘瘤,病变的特征是具有间变小的或大的上皮样细胞。
上皮样 MPNST ( Epethelioid MPNST)
不到5%的 MPNST为部分或全部上皮样型,该亚型与 NF1无关,可以发生于良性神经鞘瘤的基础上。肿瘤可位于表浅部位(筋膜上)也可以位于深部组织,表浅部位的肿瘤预后较好。
伴间质分化的 MPNST ( MPNST withmesenchymal differentiation )
在 MPNST中间质成分变化较大。“恶性嵘嫄瘤( malignant Triton turmour)”的概念指MPNST表现出横纹肌肉瘤的分化。这型肿瘤的发病率是腺样 MPNST 4倍左右。在肌样组织生长区常伴有软骨肉瘤和/或骨肉瘤。少见有共存的肿瘤性上皮(多相分化)。近60% NFl病人伴有恶性嵘螈瘤,颅神经很少累及。恶性蝶螈瘤的预后较差,2年和5年的生存率分别约33%和12%2p。有一例报道MPNST伴平滑肌分化00。神经鞘瘤伴发血管肉瘤或横纹肌肉瘤都少见。
腺管型 MPNST ( Glandular MPNST)
这一亚型指含有组织学良性的腺样上皮的MPNST。上皮似肠上皮。神经内分泌分化常见,然而鳞状的上皮少。3/4的病人有NF1,死亡率高(79% ) 。.
遗传易感性
大约有一半的 MPNST发生在 NF1患者,恶性蝶螈瘤与腺样亚型的 MPNST有密切的关联。NF1患者伴丛状神经纤维瘤发展为MPNST的可能性很高。
预后及评估因素
除了伴神经束膜细胞分化的病例,MPNST进展迅速,预后差。大约60%的病人死于该病,死亡率更高的是脊柱旁 MPNST ( 80 %) 和含血管肉瘤成分的 MPNST ( 全切)。5年和10年生存率分别是34%和23%,MPNST 从低级别到高级别差异很大,高级别MPNST多数以高细胞密度、分裂活性高以及坏死为特征。组织学分级和生存情况之间没有明确的关联,但是高Ki-67指数( > 25%)与低生存率相关NF1 对生存率的影响也没有确定,一些研究认为NF1 预示较低的生存率,但是其他研究没有得出相同的结果。

- 所属栏目:脑瘤
- 如想转载“恶性外周神经鞘瘤是怎么回事?是癌症吗?”请务必注明来源和链接。
- 网址:https://www.incsg.com/naoliu/1801.html
- 更新时间:2022-07-19 14:33:53







