脑膜瘤急性复发性出血危及生命,手术全切转危为安
发布时间:2020-03-10 16:51:55 | 阅读:次| 关键词:
- [案例]脑海绵状血管瘤急性出血期的抉择:「回家静养」还是「
- [案例]25岁瘫痪女孩手术全切脑干海绵状血管瘤案例
- [案例]功能性垂体瘤—泌乳素瘤可以不手术吗?INC国际大咖施罗
- [案例]13岁女孩如何“斗赢”5cm巨大髓母细胞瘤?Rutka教授术后
- [案例]儿童反复头痛、还可能智力下降!脑血管病-烟雾病的“无
- [案例]良性脑瘤预后却“不良”?INC国际四大颅咽管瘤专家:如
原发性脑瘤患者自发性颅内出血的发生率在文献中从1.4%到10.0%不等。这些出血在恶性肿瘤,特别是转移瘤中比在良性肿瘤中更常见。例如,Kondziolka等人报道了264例多形性胶质母细胞瘤患者的肉眼出血发生率为6.9%,在少突胶质母细胞瘤患者中甚高达29%,在黑色素瘤转移患者中高达50%。相比之下,Wakai等人仅在310例脑膜瘤中发现了4例出血(1.3%)。在肿瘤相关出血患者中,由于扩张过程的急性影响,临床条件和结果恶化。与脑膜瘤等良性脑肿瘤相关的瘤内和脑内出血是少见的:文献中仅描述了68例。据我们所知,以前没有神经放射学检测和临床检查两期复发性脑膜瘤出血的报告(国际卫生组织I级)。国际神经外科联合会(WFNS)教育委员会现任主席、德国汉诺威国际神经科学研究所(INI)神经外科教授和血管神经外科主任巴特朗菲教授在论文中描述了一例少见的脑膜瘤急性复发性出血的案例。案例详情如下:
病例报告
病史和检查:
一名65岁的男子住进了一家地区医院,他抱怨说头痛和眩晕持续了24小时,但没有表现出其他神经功能障碍。患者无慢性病史,不定期服药。血液检查显示血小板计数、血红蛋白水平、国际标准化比值、活化部分凝血活酶时间正常。对比增强CT扫描显示,低密度,部分出血与脑膜病变区域的左额上回显示轻微的同质对比度增强(图1 a、B)。30小时后出现症状和6小时后被转院。在运送过程中,病人突然昏迷,情况稳定。转移后的CT扫描显示病灶周围有大量颅内和脑室内出血(图1C-F)。症状的时间进程和神经放射学影像提示少见的良性脑膜瘤伴有严重的二次复发性出血。
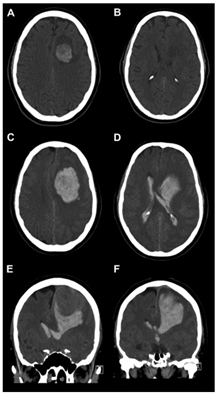
图1所示。(A, B)较初的轴向增强CT扫描显示,在左侧额上回区域有一个圆形、低密度、部分出血的病变,伴硬脑膜附着,有轻微的均匀增强;在二次出血后,轴位(C, D)和冠状位(E, F) CT扫描显示病变周围有大量颅内和脑室出血。
神经外科手术治疗:
在紧急手术中,完全切除了轴外实性肿瘤和周围的大量脑出血,并在左侧脑室放置了引流管。
术后情况:
术后转入重症监护室,右侧(M1/5)出现严重的咯血、运动失语症和吞咽障碍。术后25天,患者被转到神经康复诊所。此时,他仍有吞咽障碍,但右侧的出血症状有所好转(M3/5)。出院前将脑室外引流管顺利移出,未发现脑积水的迹象。术后3个月随访检查,患者右侧血肿好转(M4+/5),无其他神经功能缺损。MRI显示脑膜瘤完全切除,无出血迹象。
术后组织病理学检查结果:
组织病理学检查显示移行性脑膜瘤(WHO I级)未浸润脑实质,但有急性和残留出血成分。未发现符合异型性标准的病理血管、梗死、坏死或形态学征象。组织病理学检查发现有大量红细胞的急性出血的区域,以及小区域有血黄素沉积和早期吸收过程,提示以前发生过这种良性脑膜瘤的微出血。
案例讨论:
与脑膜瘤相关的出血很少见,大多数报告与硬膜下出血有关。迄今为止,只有68例脑膜瘤合并脑出血的病例在文献中被描述。在一些出版物中,讨论了意外脑膜瘤相关肿瘤出血的可能机制,但没有一个被充分证实。虽然已经描述了一些危险因素,包括患者个体因素(如年龄小于30岁或大于70岁、抗凝治疗患者)和肿瘤相关因素(肿瘤梗死或纤维增生、非典型性或间变性脑膜瘤),但较终的病因仍不清楚。在这里描述的病人,组织病理学检查显示,除了局灶性纤维肿瘤成分外,移行性脑膜瘤没有上述危险因素。组织学不符合异型性标准,未见病理血管、坏死或梗死。患者的年龄和缺乏任何常规药物治疗与以往对这类出血的任何解释都不相符。有趣的是,组织学检查发现了急性出血和血黄素沉积的迹象,提示在患者的临床表现之前至少有一次轻微出血的病史。移行性脑膜瘤的出血风险估计约为0.3%。先前的研究包括脑室脑膜瘤,脑室脑膜瘤表现出较高的出血倾向,这表明出血风险更低可能与本文所述的瘤种有关。与目前的患者相比,凸出型脑膜瘤出血风险较低,通常表现为硬膜下血肿。
德国巴特朗菲教授案例总结:
该患者是一个快速,危及生命的脑膜瘤恶化的案例,由于两个阶段的复发性出血,并伴有颅内脑膜瘤。脑膜瘤(世卫组织I级)的复发性出血以前未见报道。在脑膜瘤相关出血患者中,由于扩张过程的急性影响,患者的临床情况通常会恶化。即使是轻微出血的良性脑膜瘤,也建议早期手术切除肿瘤,因为本报告显示反复出血会使患者的临床情况恶化。如果有任何持续的、或更晚期的、有肿块效应的出血的迹象,手术干预是必要的。
巴特朗菲教授作为INC国际神经外科医生集团旗下组织国际神经外科顾问团(WANG)中的一员,曾受邀来华参与了多场国内高要求的神经外科学术会议,与国内众多神经外科专家共同聚首探讨当前前沿的神经外科咨询理念、方法和技术,较大促进了中外神经外科事业的交流与发展。INC(International Neurosurgeon’ Circle)是一个立足于中国、专注于神经外科领域的专家学术交流的医生集团,一直致力于中外神经外科技术的交流、合作、促进和提高,且致力为国内有需要的脑胶质瘤、脑海绵状血管瘤、听神经瘤、脑膜瘤、垂体瘤等神经外科疾病患者提供国际前沿的咨询策略和手术方案。如想寻求更高手术质量和更佳治疗效果的国际咨询,可通过INC国际神经外科医生集团联络和协调出国治疗相关事宜。

- 所属栏目:脑膜瘤
- 如想转载“脑膜瘤急性复发性出血危及生命,手术全切转危为安”请务必注明来源和链接。
- 网址:https://www.incsg.com/naomoliu/87.html
- 更新时间:2020-03-10 16:50:17
- 上一篇:斜坡脑膜瘤手术成功率是多少?风险大吗?
- 下一篇:间变性脑膜瘤术后能活几年?







