发现脑膜瘤优选伽马刀还是手术?
发布时间:2024-02-21 15:07:24 | 阅读:次| 关键词:脑膜瘤伽马刀好还是手术好
- [案例]25岁瘫痪女孩手术全切脑干海绵状血管瘤案例
- [案例]13岁女孩如何“斗赢”5cm巨大髓母细胞瘤?Rutka教授术后
- [案例]儿童反复头痛、还可能智力下降!脑血管病-烟雾病的“无
- [案例]脑海绵状血管瘤急性出血期的抉择:「回家静养」还是「
- [案例]良性脑瘤预后却“不良”?INC国际四大颅咽管瘤专家:如
- [案例]功能性垂体瘤—泌乳素瘤可以不手术吗?INC国际大咖施罗
脑膜瘤伽马刀好还是手术好?根据国内外脑膜瘤指南,大多数有症状或扩大的脑膜瘤的首要治疗方法是手术。目前还没有比较手术治疗脑膜瘤与其他治疗方法的随机试验。关于手术作为单一治疗的合适性的证据来自于医疗机构的病例系列,确定了切除范围(EOR)是一个重要的预后因素。这通方面常仍然使用Simpson分类。然而,在临床试验中,切除范围(EOR)通常被定义为大体总全切除(即无残余实体肿瘤)或次全切除。这义已被欧洲癌症研究和治疗组织(EORTC)和放射治疗肿瘤组(RTOG)等研究组织采用。
脑膜瘤手术的基本原则是进行低并发症发生率和保护神经功能较大限度的顺利切除。虽然目的是大体全切除(全部累及到的硬脑膜和骨),但切除范围(EOR)取决于肿瘤的位置、一致性、大小和邻近或累及关键的神经血管结构。虽然切除范围(EOR)是可改变的复发风险因素,但努力实现全切除不应该是以神经系统或认知功能为代价。当不能切除时,应试图计划进行次全切除以保护神经功能。残留的脑膜瘤可以随后监测或采用术后适形分割放疗或立体定向放射外科治疗。
成功的手术可以达到两个目标——缓解神经症状和肿块占位效应,并为诊断提供组织。应在手术前与患者充分讨论手术风险,包括特定部位的风险和更普遍的风险,如癫痫发作和脑积水。仔细的术前计划,留意神经血管解剖,将较大限度地提高手术成功和减少并发症发生率。需要特别注意的是神经认知障碍,这可能存在于很大比例的患者中。手术可以缓解。另一方面,术后神经认知障碍是一个的手术风险。
52岁女士-CPA区脑膜瘤案例
52岁的钟女士2021年体检时偶然不幸查出桥小脑角区脑膜瘤。因害怕手术神经损伤致斜视、眼皮下垂、闭合不全,选择伽马刀治疗,仍然没有控制肿瘤生长……尽管她自己也清楚手术切除是治疗脑膜瘤的合适方法,但是如果切除不干净,肿瘤残留较多,病情就会频繁复发,需要反复手术或者放化疗,这对于患者来说太受折磨了。
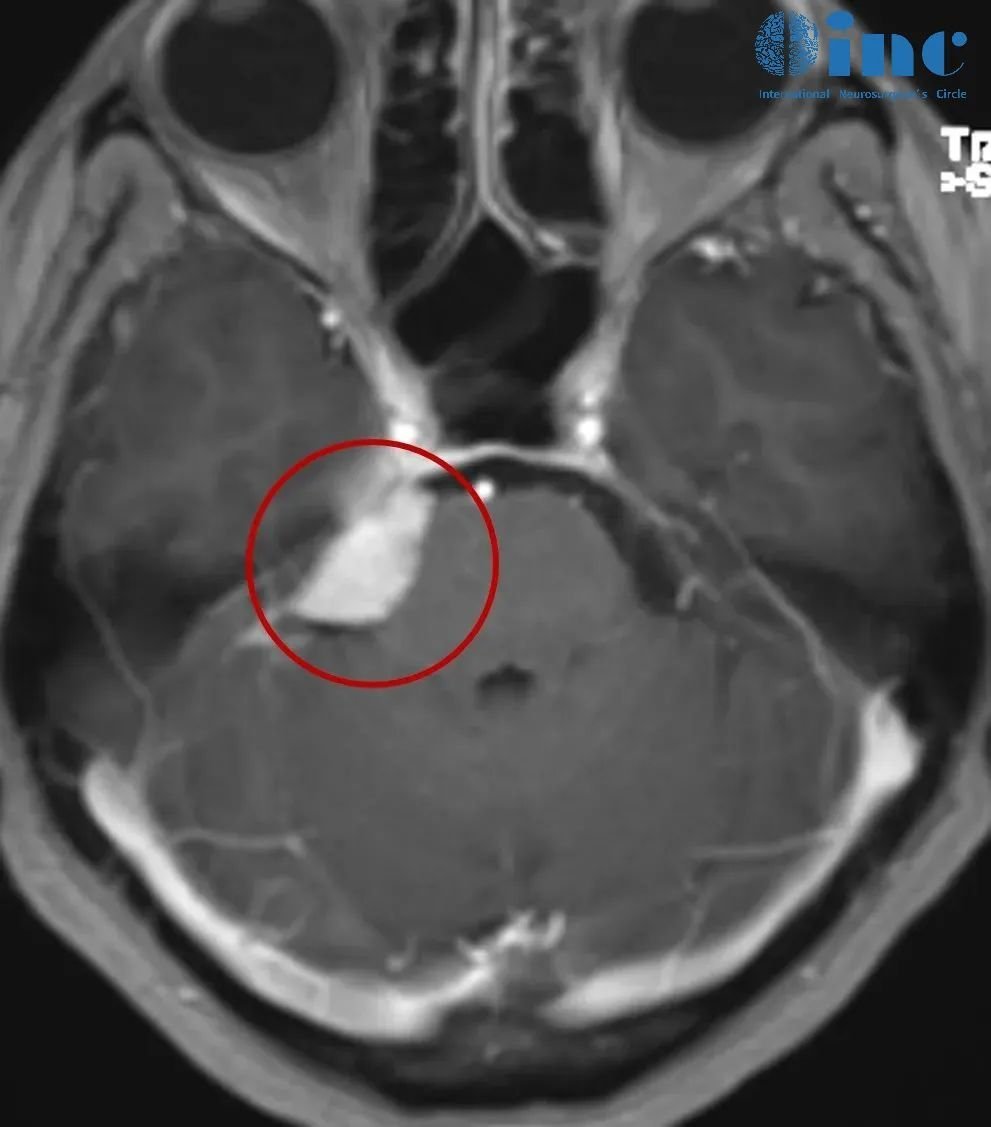
多方寻求能够顺利手术的医生,在2022年巴教授中国行期间找到INC巴特朗菲教授。巴教授给出了明确的治疗意见、手术风险评估后,钟女士一家终于安心、放心。
巴教授评估回复:
显微外科手术可以很好地完成肿瘤切除,不会出现并发症。谨慎的评估肿瘤切除率在97到99%之间,巴教授评估患者术后面瘫发生率为3%,而实际很多患者手术后没有并发症出现。巴教授还提到如果是初治时,根据肿瘤的位置,大小和患者的年龄等因素,他会建议患者手术,而不是伽马刀治疗。

巴教授远程评估邮件
2022年11月22日:在苏州独墅湖医院,INC德国巴特朗菲教授成功手术,肿瘤全切。术后九个月,52的钟女士收到了巴教授回复的随访邮件,没有复发、无残留。
德国Helmut Bertalanffy(巴特朗菲)教授

国际神经外科联合会(WFNS)教育与技术委员会前主席
国际神经外科联合会(WFNS)提名委员会前主席
欧洲神经外科杂志《Neurosurgical Review》主编(2004-2016)
国际神经外科学院创始会员
美国神经外科学院通讯会员
美国神经外科医师协会(AANS)国际咨询委员会成员
德国汉诺威国际神经外科研究所血管神经外科主任
INC国际神经外科医生集团旗下国际神经外科顾问团(WANG)成员
擅长领域:擅长颅底、脑干病变、功能区、大脑小脑、脊髓等复杂位置的肿瘤性、血管性疾病的手术治疗,擅长颅底、脑干等复杂区域病变的肿瘤切除术、神经吻合术等,脑干病变成功手术病例上千台,以高超的手术技术不损伤神经功能且全切病变。

- 所属栏目:脑膜瘤
- 如想转载“发现脑膜瘤优选伽马刀还是手术?”请务必注明来源和链接。
- 网址:https://www.incsg.com/naomoliu/3818.html
- 更新时间:2024-02-21 15:04:17







