2级胶质瘤能治好吗?
发布时间:2020-05-06 17:11:17 | 阅读:次| 关键词:
- [案例]功能性垂体瘤—泌乳素瘤可以不手术吗?INC国际大咖施罗
- [案例]脑海绵状血管瘤急性出血期的抉择:「回家静养」还是「
- [案例]25岁瘫痪女孩手术全切脑干海绵状血管瘤案例
- [案例]儿童反复头痛、还可能智力下降!脑血管病-烟雾病的“无
- [案例]13岁女孩如何“斗赢”5cm巨大髓母细胞瘤?Rutka教授术后
- [案例]良性脑瘤预后却“不良”?INC国际四大颅咽管瘤专家:如
胶质瘤是包含多种细胞类型的肿瘤,细胞类型的分布因肿瘤而异。常见的神经胶质瘤是星形细胞瘤。它们由异常的星形细胞发育而来。胶质瘤约占全部脑肿瘤和中枢神经系统肿瘤的30%,占全部恶性脑肿瘤的80%。胶质瘤根据核分裂像、异型性、细胞增殖速度进行分级,胶质瘤根据核分裂像、异型性、细胞增殖速度进行分级,1级和2级一般称低级别胶质瘤,通常具有更好的预后结局。3级和4级胶质瘤被认为是高级别胶质瘤,未分化或间变性,预后较差。胶质瘤2级虽扩散浸润,但属于低级别胶质瘤。虽然胶质瘤2级和胶质瘤1级同属于低级别胶质瘤,但是预后差距却很大。胶质瘤2级,治愈率一般来说,5年生存率达40%-80%,中位生存期在3-5年。当然不同的研究,生存率可能会有差距。2级胶质瘤能治好吗?
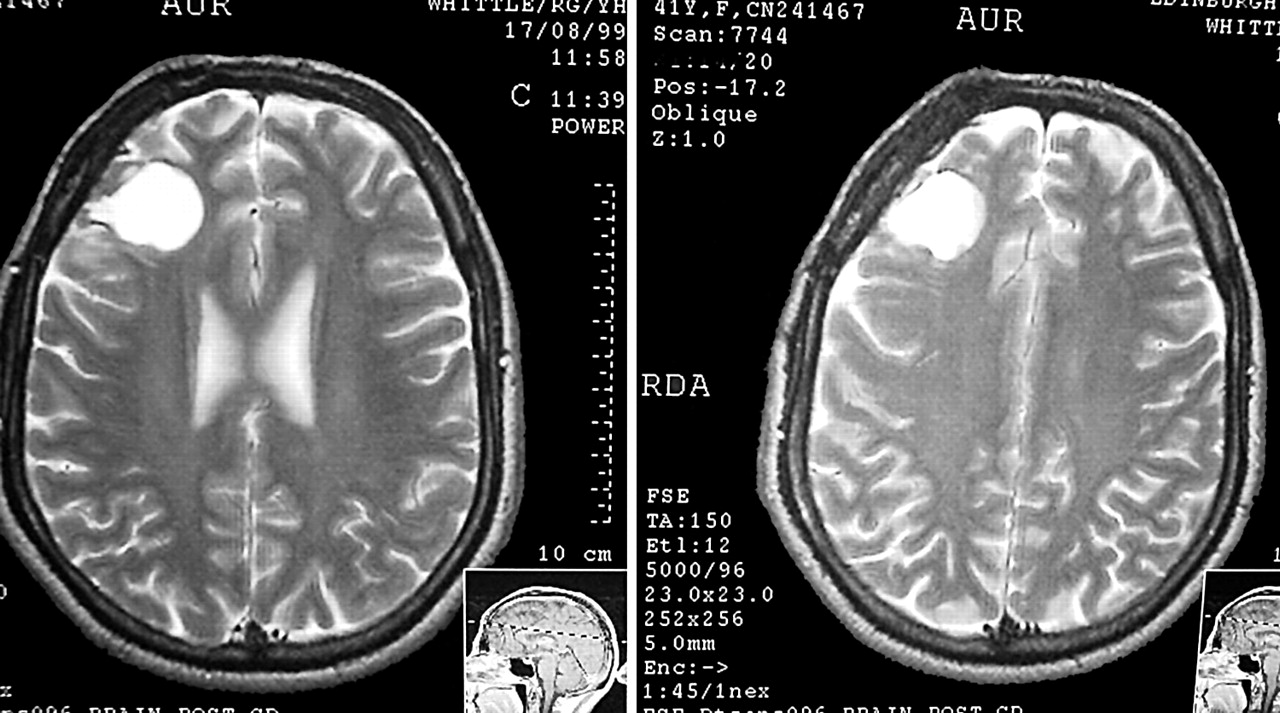
预后因素
分子水平在低度胶质瘤的预后分层中起着至关重要的作用。IDH突变和染色体1p/19q共缺失的预后和评估价值较初是由早期研究提出的,后来由EORTC、RTOG和NOA试验的结果证实。本质上,idh突变型胶质瘤与更长的总生存期和对烷基化试剂更好的反应相关,而这些特征在包含1p/19q共缺失的肿瘤亚群中更为突出。相比之下,idh-野生型胶质瘤的预后比idh-突变型胶质瘤差得多,只有MGMT启动子甲基化的肿瘤表现出有限的化学敏感性。
除了分子水平和WHO分级,其他一些患者和肿瘤特征也显示出预后价值。2级弥漫性神经胶质瘤生存期与老年(⩾40年)诊断、星形细胞瘤组织学,较大的术前肿瘤直径(⩾6厘米),肿瘤越过中线,术前存在神经功能缺损等都存在关联。在年龄、神经功能缺陷、Karnofsky功能状态(KPS)和诊断时肿瘤直径方面,其他研究也发现了类似的关联。在间变性胶质瘤中,除了分子水平外,年龄和KPS是制定单独治疗策略时需要考虑的两个主要预后因素。
2级胶质瘤的治疗概述
2级胶质瘤的医疗治疗包括手术、放疗和化疗的结合,较好由多学科团队进行。外科手术是治疗这些肿瘤的基础,提供了组织诊断和肿瘤的大体细胞缩小。手术切除范围的预后重要性已在文献中反复讨论。由于伦理方面的考虑,目前还没有对神经胶质瘤患者随机进行不同程度切除的前瞻性随机研究。几项大型回顾性分析一致表明,切除范围与摆脱癫痫和提高生存率独自相关,发现总全切除(GTR)比次全切除(STR)和活检更有利。然而,没有前瞻性研究,很难确定这是手术本身的结果,还是手术是潜在肿瘤生物学差异的替代物。尽管术中磁共振成像(MRI)等技术的进步提高了切除范围,但由于这些病变的浸润性,残余肿瘤几乎普遍存在,放疗和化疗是重要的辅助治疗手段。
RT已多次被证明可以提高低级别瘤变患者的生存率,并一直在其管理中发挥重要作用。在这种情况下,已经研究了许多化疗药物,包括达可霉素、长春新碱、卡铂、依托泊苷、PCV、替莫唑胺(TMZ),以及这些药物的组合。一般来说,这些研究都是在小的2期单臂试验中进行的,这些试验通常用来评估放射学反应。研究的患者数量少,低级别瘤变有良好的长期生存率,异质性人群缺乏较佳的比较物,依赖于对非增强对比肿瘤的放射学反应,这些都限制了得出改变实践的结论的能力。
神经外科手术
手术是获得组织学诊断和获得有价值的分子信息的必经之路。对于2级胶质瘤,在可能的情况下应尽早切除,而不是等待观察。手术切除应尽可能广泛,术中影像学技术,连续电生理监测和清醒手术尽量减少手术风险。手术切除的程度与无进展生存期(PFS)和总生存期(OS)相关:接受全切除的患者比接受部分切除或活检的患者生存时间更长。尽管我们还没有对低级别胶质瘤患者进行随机对照试验,但这一观察结果在全部研究中都是一致的。肿瘤的生物学特性可能影响其可切除性:idh突变的胶质瘤可能更容易进行根治性切除,浸润性更小。由于扩大切除的有利影响,一些作者鼓励行癌前切除术(即超出可见的肿瘤边缘)。除了增加病人的存活率外,手术切除还可以好转癫痫发作的控制。
在间变性胶质瘤中,尽可能的切除是标准治疗,使用5-氨基乙酰丙酸的荧光引导手术可能有助于切除间变性灶。减轻大肿瘤患者的肿块效应和减少后续照射的肿瘤体积也可能是重要的。由于全部这些原因,手术在2级胶质瘤中有较大的意义,患者应转介给专门治疗弥漫性胶质瘤的神经外科医生。
并不是全部的胶质瘤都无法切除干净,儿童的小脑星形细胞瘤可以切除干净,成人限于额叶、颞叶的I级星形胶质瘤也可以完全切除。说白了,就是这个肿瘤的恶性程度较低,并且生长的位置又要适合于扩大切除,切掉后病人还不会发生严重并发症——这几项的组合是完全切除肿瘤的必要条件——大脑密布阡陌交错的神经与血管,因此想要完全切除困难。因而,即使神经外科显微技术已经有了长足的发展,对于神经外科医生的要求丝毫没有降低。胶质瘤切不干净的必然结果就是残存的肿瘤再生长,并有可能进入恶性进展过程。
对于胶质瘤手术,一个经验丰富、技术高超的医生是重要的。目前国际上,国际颅底肿瘤手术教授巴特朗菲教授和国际神经外科年轻一代教授Sebastien Froelich教授是擅长颅内肿瘤手术的。巴特朗菲教授和Sebastien Froelich教授的胶质瘤显微外科手术手术,在现代高复杂设备下,比如神经导航、神经电生理检测、DTI、术中核磁等,多数情况下可以为患者切除95%以上的肿瘤,其平均切除率也在90%以上。而且巴特朗菲教授和Sebastien Froelich教授可以根据患者不同情况选择更合适的入路来切除胶质瘤,在尽可能去除剥离肿瘤病变的同时,又能对周边神经功能区进行很好地保护,从而使得患者术后生存质量得以保障。
弥漫性低度胶质瘤(WHO 2级)辅助治疗方法
常见的治疗方案包括放疗,化疗与替莫唑胺或丙卡嗪,洛莫司汀和长春新碱(PCV)和联合方法。在2级胶质瘤中,系统辅助治疗与延迟放疗并不能提高生存率。因此,对于年龄小于40岁的WHO 2级胶质瘤患者,一致认为应进行严格的影像学随访(即每3个月进行一次MRI扫描),无需辅助治疗。辅助治疗通常用于手术后残留肿瘤和/或不良预后特征的患者(如年龄为>40岁,神经功能障碍,癫痫发作失控)。
RTOG 9802研究比较了单独放疗和PCV化疗对高危低度胶质瘤患者的疗效。本试验的长期结果显示,接受放射治疗加PCV治疗的手臂在PFS和OS方面都有明显的益处,生存率增加了5.5年(13.3年对7.8年)。IDH突变患者和组织学上少突胶质细胞瘤患者获益更明显。虽然本研究没有明确指出何时进行放疗,但明确表明放疗应与PCV化疗系统相关。
其他试验探索了将放疗推迟到病情进展的可能性,以避免放疗对认知功能的有害影响。EORTC 22033研究比较了前期放疗和剂量密集型替莫唑胺(21/28天方案,每天75 mg/m2)在高危WHO 2级胶质瘤中的作用。2016年发表的一份一次报告显示,在48个月的中位随访后,除了idh突变的1p/19q非共删除胶质瘤亚组患者放疗比化疗具有更好的PFS外,治疗组之间的PFS没有差异。操作系统上的数据尚未提供。
在高危的2级胶质瘤患者中,这些数据提示idh突变型星形细胞瘤应与辅助PCV一起接受早期放疗。然而,考虑到idh突变体1p/19q共删除少突胶质细胞瘤的缓慢进化和的化学敏感性,其常见的治疗态度是预先给予化疗并保留放疗以等待进展。idh-野生型星形细胞瘤的治疗策略仍不明确,因为缺乏足够的证据,而且这一组存在严重的异质性。治疗应根据预后因素(包括年龄、KPS、7号染色体的增加和10号染色体的减少、临床和放射学病程、MGMT甲基化状态),逐案确定。在这些患者中,常提出同时伴有辅助替莫唑胺的放化疗方案,但从未进行过评估。
目前的治疗争议
在神经肿瘤学领域,关于PCV方案是否可以被替莫唑胺替代的争论正在进行中。计划进行大型2I期EORTC/RTOG试验时,PCV化疗是护理标准。替莫唑胺确实比PCV化疗更容易给药,毒性更小。因此,近年来替莫唑胺被广泛应用于低度胶质瘤,即使在缺乏I类证据的情况下。然而,在PCV治疗结束几年后,随着肿瘤体积的不断缩小,PCV已被证明可引起延长的反应,而且可能具有更高的疗效。虽然NOA-04试验可能表明PCV优于替莫唑胺,但这项研究并没有证明两种方案之间的差异。
另一个争论的话题是放射治疗的时机(现在与PCV相关;在长期生存期患者(即2级和1p19q共删除胶质瘤)中,由于长期毒性。在2级胶质瘤中,放疗与化疗相比,会严重损害脑可塑性,这一点在考虑未来的手术时应予以考虑。因此,新辅助化疗(通常使用替莫唑胺)可能会被讨论:首先,它可能会延迟放疗-pcv的时间;其次,它可能为后续的手术打开大门,因为肿块的减少,也因为神经重塑,允许切除一个区域,这在以前被证明是功能上重要的。因此,在2级胶质瘤中,对于多学科团队中的每个患者,放疗时机应该仔细讨论
EORTC 26951和RTOG 9402试验表明,间变性少突胶质细胞瘤除放疗外,还应接受PCV化疗。随着1p/19q共删除胶质瘤生存时间的延长和化疗敏感性的增加,不可避免地会产生这样一个问题,即这些患者是否只能接受PCV化疗,从而延缓放疗。这一策略旨在尽可能长时间地避免患者因脑辐射而导致的认知能力退化。
INC国际神经外科医生集团:虽然胶质瘤治疗面临如此多的困境,但是神经外科同仁们仍然对此表示充满希望。对于胶质瘤的治疗目前主要以延长生存期和提高生活质量为主要目标。目前影像学技术快速发展,术中神经导航、超声导航、电生理监测等为手术的准确切除提供了确定,此外,目前恶性胶质瘤讲究多学科合作模式,这些无疑为胶质瘤患者提供更多的保障。
除了手术之外,神经外科领域对于胶质瘤的新疗法(靶向治疗、免疫治疗、胶质瘤疫苗)都在不断研究中。虽然这些新疗法还没有取得的临床数据,相信在不久的将来,胶质瘤会被攻克。

- 所属栏目:胶质瘤
- 如想转载“2级胶质瘤能治好吗?”请务必注明来源和链接。
- 网址:https://www.incsg.com/jiaozhiliu/248.html
- 更新时间:2020-05-06 17:08:46







